
|
| Juillet 2008 |
- Laxité : rupture du greffon?
- Perte de l’extension complète : conflit antérieur? Arthrofibrose?
- Douleur antérieure : site donneur?
- Malposition des tunnels
- Rupture du greffon
- Défaut de fixation
- Conflit antérieur
- Dégénérescence kystique
- Arthrofibrose
- Complications au site donneur
- complications particulières au ligament synthétique
- Autres
| Tunnel fémoral |
|
| tunnel tibial |
|
 |
 |
 |
légende :
|
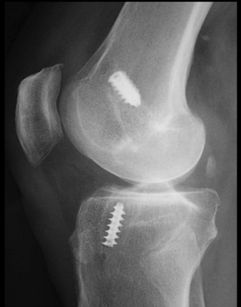
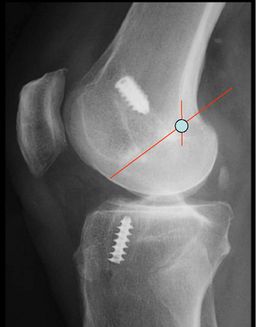
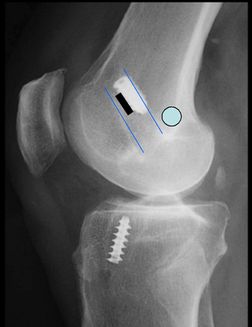
Radiographie standard de profil : le tunnel fémoral est trop antérieur, situé en avant de l'intersection de la ligne de Blumensaat et de la corticale postérieure (lignes rouge). | |
- Diagnostic clinique ++
- Fait suite à
- Un conflit chronique
- Un traumatisme
! Rappel : toujours une imagerie T2 pour le diagnostic de rupture.
- Rupture partielle : diagnostic difficile
- Anomalies de signal du ligament (Zone de signal intense en pondération T2)
- avec persistance des fibres continues dans les 3 plans
- Et/ou amincissement
- Et/ou désorganisation du greffon
- Rupture complète : Sémiologie IRM
|
|
 |
 |
 |
| figure 1 | figure 2 | figure 3 |
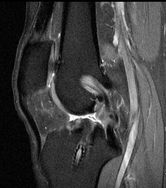
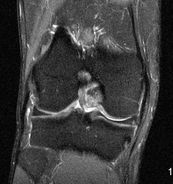
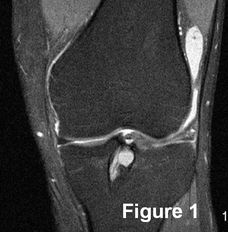
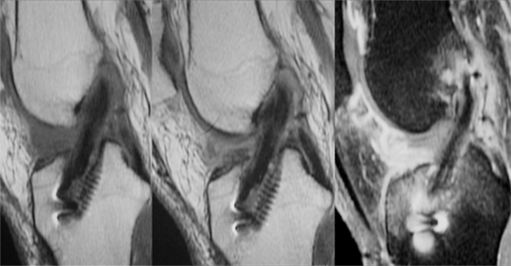
| Antécédent de ligamentoplastie; récidive de la laxité. IRM séquences sagittales pondérées TSE T1 (1) et DP SPIR (2), coronale DP SPIR (3). Plastie non visible : rupture. | ||
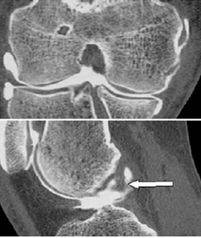 |
Arthro-scanner : coupe frontale oblique et sagittale : interruption complète de la plastie dont seule la partie proximale est visible au voisinage du tunnel fémoral (flèche). (C) |
- Descellement de vis : mobilisation intra-articulaire.
- Matériel et vis métalliques à apprécier par des clichés simples.
- Vis résorbable visualisée à l'IRM
- Position des pastilles osseuses : clichés standard et IRM
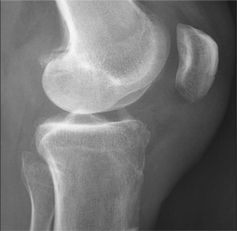 |
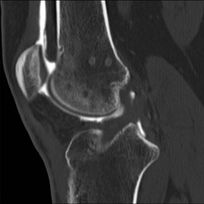
Cliché simple, profil : effraction de la corticale postérieure, liée à un tunnel fémoral trop postérieur; migration de la pastille osseuse dans l'échancrure. (B) |
 |
IRM séquence sagittale, pondérée DP fat sat : migration de la pastille osseuse dans l'échancrure. (B) |
 |
IRM, coupe coronale, pondérée T2 fat sat, montrant le débord intra-articulaire de la vis de fixation fémorale, venant au contact du greffon qui est de signal élevé, témoin du conflit. (C) |
- Les vis doivent être positionnées au versant antérieur des greffons osseux afin d’éviter un conflit avec l’échancrure en extension.
- En cas de vis tibiale trop verticale, il peut se produire un conflit avec le greffon.
- Les vis bio-dégradables sont visibles pendant 6 mois à trois ans puis remplacées par un tissu fibreux et/ou graisseux.
- On peut observer une réaction inflammatoire locale avec certains bio-polymères.
Ou graft "impingement".
1- Étiologies:
- Tunnel tibial trop antérieur
- Diagnostic : clichés simples
- Taille de l’échancrure insuffisante : plastie si conflit avec la plastie pendant le geste opératoire
- Saillie ostéophytique dans l’échancrure
- Greffon osseux trop long
- cyclope
2- Clinique :
Conflit entre le versant antérieur du tiers moyen du greffon et la portion distale du toit de l’échancrure lors de l’extension, se traduisant par un déficit de l’extension.
Le conflit peut évoluer vers une rupture partielle ou complète de la plastie ligamentaire.
3- Autres conflits :
- Conflit avec la paroi latérale de l’échancrure plus rare
- Coronal : indentation sur la greffe de la paroi médiale du condyle latéral dans l’échancrure (IRM).
- Coronal : indentation sur la greffe de la paroi médiale du condyle latéral dans l’échancrure (IRM).
- Conflit mécanique direct par positionnement trop près de l’extrémité articulaire des tunnels, d’une vis ou d’un greffon osseux.
4- Sémiologie en IRM :
- Tunnel tibial en avant de la ligne de Blumensaat
- Contact entre le greffon et l’échancrure
- Déplacement et déformation postérieure de la greffe
- Anomalies de signal des 2/3 distaux de la greffe, non liquidienne.
- Pas de signal liquidien intra-ligamentaire (diagnostic différentiel d’avec la rupture partielle).
Il existe une grande variabilité interindividuelle dans le diagnostic. La sensibilité et la spécificité varient de 33 à 89% et de 59 à 96% respectivement selon les opérateurs. (6)
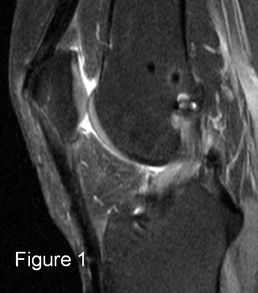 |
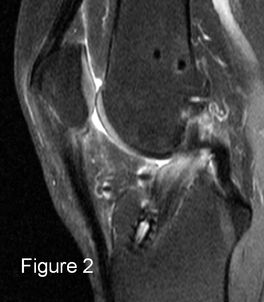 |
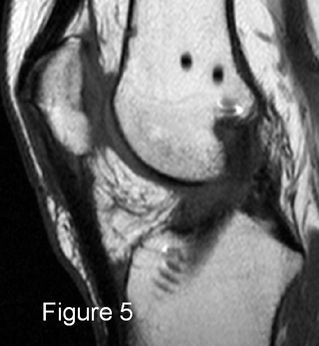
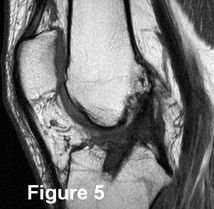
IRM, coupes sagittales en pondération PD SPIR (1 et 2), TSE T2 (3) et TSE T1 (4 et 5). Ligamentoplastie présentant des fibres continues mais déformée en « S » en contact avec l’échancrure, anomalies de signal des 2/3 distaux de la plastie : conflit antérieur. |
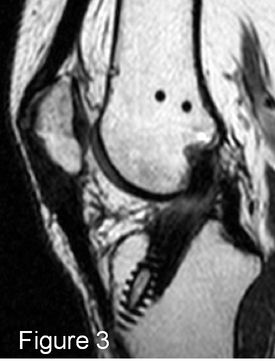 |
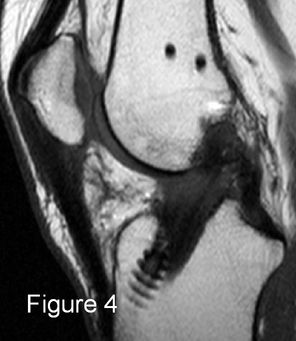 |
 |
 |
| scanner réalisé chez le même patient, coupe sagittale : le greffon est déformé, au contact de l'échancrure. |
5- Traitement et évolution
- Complication plus rare
- Survenant souvent tardivement
- Plus fréquente avec le DIDT
- Elle n’est pas due à un défaut technique
1- Clinique :
- Douleurs
- Limitations des amplitudes articulaires
- Pas d’instabilité
2- Physiopathologie : non élucidée. Réaction ostéolytique locale secondaire aux mouvements du greffon dans le tunnel?
- La formation d’un kyste au sein du tunnel tibial peut être responsable d’un élargissement de ce dernier
- Le tunnel tibial peut s’élargir de façon physiologique au cours des deux premières années, surtout dans son 1/3 moyen (< 30%), sans retentissement clinique.
- Un tunnel tibial normal mesure entre 10 et 13 mm.
- Il doit rester inférieur à 18 mm dans un plan sagittal.
3- Aspect radiographique :
- Radiographies standards : élargissement des tunnels
- IRM pose le diagnostic:
- Lésions kystiques allongées
- Intra ou périligamentaires
- Extension pré-tibiale sous-cutanée décrite
 |
 |
 |
Homme de 40 ans présentant des gonalgies externes; ATCD de ligamentoplastie du LCA il y a 7 ans. IRM séquence coronale pondérée DP SPIR (1), sagittales pondérées DP SPIR (2 et 3) et TSE T1 (4 et 5). Formation kystique intra-canalaire tibiale de signal liquidien. Plastie continue. |
 |
 |
 |
 |
 |
| figure 1 | figure 2 | figure 3 |
 |
 |
IRM séquence sagittales pondérées TSE T1 (1 et 4) et PD SPIR (2 et 5), coronale PD SPIR (3). Double ligamentoplastie (LCA et LCP) continue, de bas signal. Kyste mucoïde le long de la ligamentoplastie antérieure. |
| figure 4 | figure 5 |
- Définition : hyperplasie fibreuse de la synoviale suite à une réaction inflammatoire de la plastie ligamentaire.
- Différentes localisations :
- Diffuse : Rétraction capsulaire (traitement par arthrolyse)
- Adhérences supra-patellaires
- Adhérences inter-condyliennes
- Syndrôme du cyclope : graisse de Hoffa
 |
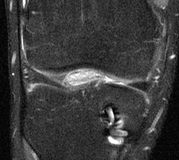
IRM séquences sagittales, pondérées TSE T1 (1), DP (2) et TSE T1 Fat Sat après injection de gadolinium. Arthrofibrose diffuse : aspect de synovite avec épaississement synovial diffus en hyposignal relatif en T&, prenant le contraste, engainant la plastie. pas d'épanchement intra-articulaire majeur.(B) |
||
|
Figure 2 |
Figure 3 |
|
Arthrofibrose focale antérieure ou cyclope
- Rare (2%)
- Décrit par Jakson en 1990
- Doit son nom à l’aspect « d’œil » à l’arthroscopie : formation nodulaire dans le compartiment intercondylien antérieur.
1- Histologie : fibrose périphérique et tissu de granulation central pouvant contenir des fragments osseux et cartilagineux.
2- Origine discutée :
- Métaplasie de la graisse infra-patellaire?
- Fibrose intercondylienne ou de la greffe?
- Fibres résiduelles du LCA natif? Inflammation puis fibrose autour du moignon distal horizontalisé du LCA rompu.
- Le cyclope serait vraisemblablement un problème pré-existant à la ligamentoplastie
- Il n'a jamais été décrit avant la réalisation des ligamentoplasties sous arthroscopie
- Il peut exister des ruptures de LCA en battant de cloche. Ces dernières sont responsables d’un nodule cicatriciel dans l’échancrure
- Or, la réalisation des ligamentoplasties par arthroscopie par voie antérieure ne permet pas de visualiser ce nodule qui est accolé à la graisse de Hoffa en arrière.
Penser à rechercher en pré-opératoire ces ruptures en battant de cloche chez des patients présentant une rupture du LCA avec flexum du genou sans lésion méniscale!
3- Clinique : Douleur, déficit d’extension, flexum, craquement, hydarthrose
4- Traitement :
- kinésithérapie inefficace.
- Si symptomatique : résection sous arthroscopie.
5- Imagerie
- Formation nodulaire
- en hyposignal en pondération T1 ( peut être non visible au sein du liquide articulaire).
- de signal variable sur les autres séquences :
- classiquement signal intermédiaire et hétérogène en DP et en T2, bien visible au sein du liquide synovial.
- Prise de contraste possible mais injection non indispensable.
- Siègeant au versant antérieur du greffon depuis l’échancrure vers le paquet adipeux de Hoffa (parfois latéral ou médial par rapport à la plastie)
- Associée dans 50% des cas à des anomalies de signal du greffon distal.
Performance de l’IRM : Bradley
Se 85%, Sp 84,6%
valeur Dg 84,8%
très performante quand nodule > 10 mm. (7)
 |
 |
 |
| figure 1 | figure 2 | figure 3 |
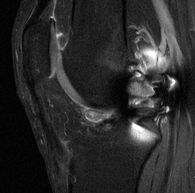
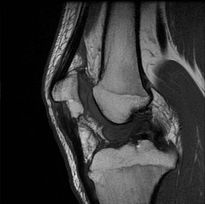
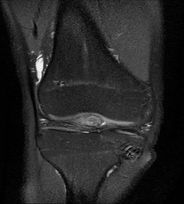
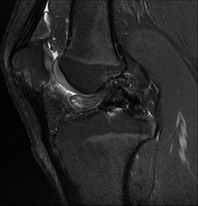
| Contrôle chez un homme de 20 ans à deux mois d'une ligamentoplastie et d'une méniscectomie partielle. IRM coupes coronale, pondérée DP SPIR (1), sagittales, pondérées DP SPIR (2) et TSE T1 (3). Nodule de signal intermédiaire en avant de la plastie : cyclope. | ||
 |
 |
 |
| figure 1 | figure 2 | figure 3 |
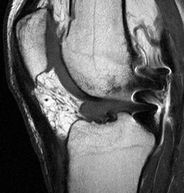
| Homme 17 ans, ATCD de ligamentoplastie du LCA (Tendon patellaire), présentant des gonalgies postérieures. IRM coupes sagittales, pondérées TSE T1 (1) et DP SPIR (3), coronale DP SPIR (2). Nodule dans la graisse de Hoffa de signal intermédiaire : cyclope. | ||
7. Complications au site donneur
.Ces complications au site donneur concernent les cas où la plastie a été réalisée avec le tendon patellaire. ++
- Persistance d’un gap central (symptomatique ou non)
- Douleur antérieure (prévention par une technique rigoureuse)
- Gêne à l’agenouillement (atteinte des rameaux de la branche sous-rotulienne du nerf saphène interne).
- Tendinopathie ++ si kinésithérapie trop intense
- Rupture du tendon patellaire, avulsion patellaire (si pastille osseuse trop volumineuse)
- Fracture rotulienne
- Adhérences patellaires : diagnostic par clichés simples et échographie.
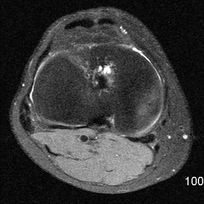 |
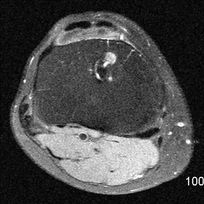 |
| IRM séquence TSE PD SPIR axiales : gap au tiers central du tendon rotulien. Cet aspect peut se rencontrer de façon normale, le tendon ne régénérant pas toujours entièrement. | |
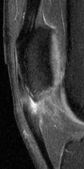 |
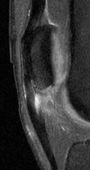 |
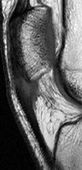 |
IRM séquences sagittales pondérées TSE PD SPIR (1 et 2) et TSE T1 (3). Aspect épaissi du tendon rotulien de signal intermédiaire en T1 et hypersignal PD SPIR : tendinopathie rotulienne fissuraire. |
| figure 1 | figure 2 | figure 3 |
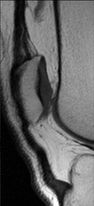 |
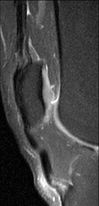 |
IRM séquences sagittales en pondération TSE T1 (1) et DP SPIR (2). Hypersignal PD SPIR, signal intermédiaire en T1 du tendon rotulien avec un signal inflammatoire des parties molles en avant du tendon : tendinopathie rotulienne liée à une rééducation trop intense. |
| figure 1 | figure 2 |
En période post-opératoire, le tendon patellaire peut présenter une définition moins nette de ses contours et une augmentation diffuse du signal dans et autour du défect chirurgical, sans que caractère pathologique.
 |
IRM séquence 3D, coupe axiale : tendon patellaire épaissi, non symptomatique. |
 |
Patiente agée de 25 ans, ayant dans ses antécédents une ligamentoplastie du LCA à partir du tendon rotulien. Cliché standard défilé fémoro-patellaire, genou droit : on visualise un défect osseux patellaire lié au prélèvement d'une pastille osseuse pour la plastie. |
8. complications particulières au ligament synthétique
- Rupture ++
- Dacron : libération de débris intra-articulaires responsables
- Infections
- Capsulite rétractile
- Raccourcissement séquellaire du tendon donneur
- Fracture à hauteur de la tubérosité tibiale antérieure
En Bref...

