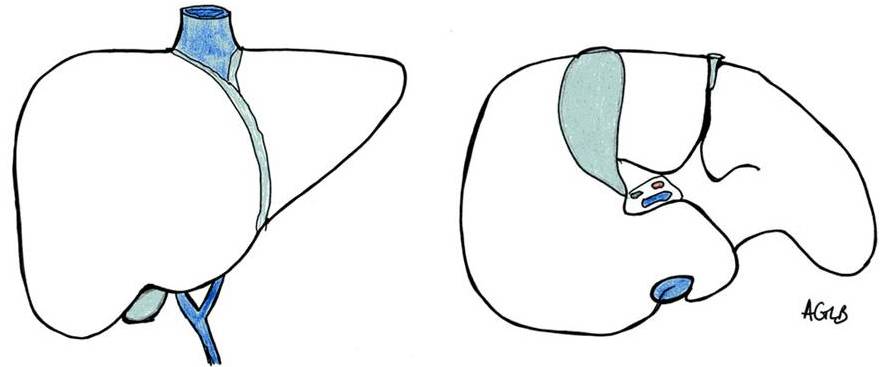
Définitions (1, 2, 3, 4)
Chacun des 8 segments hépatiques peut être réséqué séparément ou associé aux segments adjacents.
Les segmentectomies sont désignées en fonction du nombre de segments qu'elles enlèvent et du numéro des segments (uni-, bi-, tri-segmentectomie, etc...).
A noter, la segmentectomie isolée du I est rare. La segmentectomie isolée du II ou du III offre peu d'avantage par rapport à une lobectomie gauche, sauf si la préservation du parenchyme fonctionnel est critique.
La résection est dite mineure ou limitée quand elle enlève au maximum 2 segments. Par exemple, une sous-segmentectomie, une segmentectomie ou bi-segmentectomie.
Une hépatectomie est dite majeure quand elle intéresse au moins 3 segments.
Une hépatectomie peut être élargie au segment I, à certains segments controlatéraux, à la voie biliaire principale.
Une hépatectomie est dite typique lorsqu'elle respecte les critères anatomiques ou atypique lorsqu'elle laisse en place du parenchyme partiellement dévascularisé ou dépourvu de drainage biliaire.
Une hépatectomie typique diminue le risque de fistule biliaire post opératoire et d’hémorragie per-opératoire.
C’est pourquoi les hépatectomies atypiques sont généralement de petite taille, grossièrement cunéiformes à base périphérique (wedge-resection).
- L'hépatectomie droite enlève les segments V,VI, VII, VIII soit environ 65% du volume hépatique total. Elle peut être élargie au I ou au IV.
- La lobectomie droite enlève les segments IV à VIII soit environ 80% du volume hépatique total (= hépatectomie droite + IV).
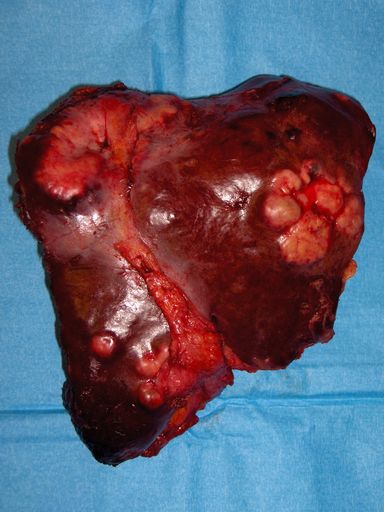
- L'hépatectomie gauche enlève II , III et IV soit 35% du volume hépatique total. Elle peut être élargie au I.
(cf. photo : hépatectomie gauche pour carcinome hépato cellulaire multifocal, on visualise les lésions nodulaires, le ligamant falciforme séparant le lobe gauche du segment IV).
- La lobectomie gauche enlève II et III soit environ 20% du volume hépatique total. La lobectomie gauche est la plus facile des hépatectomies typiques à réaliser.
Pour qu'une résection hépatique soit fonctionnellement acceptable, il doit rester après résection, au moins 30% du volume hépatique initial pour un foie sain, 40% après chimiothérapie et au moins 50% sur foie cirrhotique.
Exemple de volumétrie hépatique pré chirurgicale
Comprendre la technique chirurgicale (4, 5)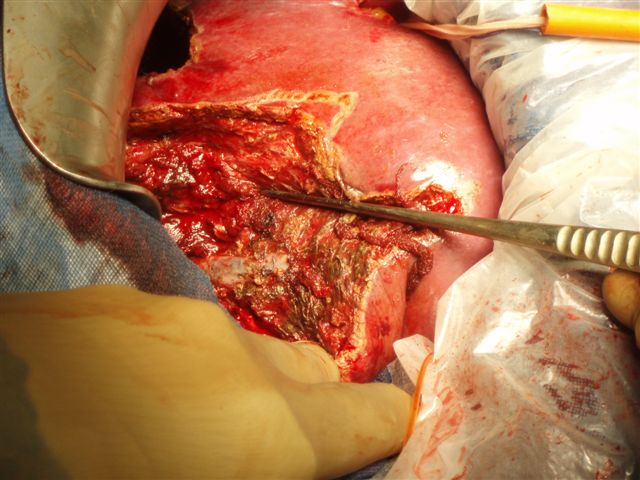
- Mobilisation du foie
Elle nécessite la section des attaches ligamentaires (ligament falciforme, ligament rond, triangulaire droit et gauche) et parfois une libération complète de la veine cave inférieure sous et sus hépatique.
- Clampage vasculaire : Il se fait par intermittence. Il permet ainsi de limiter les pertes sanguines.
- Ligature vasculaire et biliaire : Chaque pédicule biliaire, porte et artériel identifié peut être ligaturé au fil ou clipé.
- Transsection hépatique
Cette transection hépatique (cf photo) est effectuée centimètre par centimètre. Elle peut se faire par écrasement à la pince ou destruction par ultra sons. Les pédicules biliaires, artériels et portes sont ainsi identifiés et peuvent être liés au fil ou clipés. Plus récemment est apparu une nouvelle technique de transection hépatique par coagulation tissulaire par radiofréquence qui permet une brûlure de la tranche de section qui peut être visible à l'imagerie.
- Cholécystectomie associée à une hépatectomie droite ou gauche.
Aspect post opératoire normal (3, 6)
La tranche de section est visible par la présence de clips chirurgicaux, hyperdenses au scanner, laissés en place sur les pédicules vasculaires et biliaires sectionnés. Mais parfois, la tranche de section est dépourvue de clips, lorsque le chirurgien choisit de ligaturer chaque pédicule vasculaire, chaque canal biliaire manuellement.
Au contact de la marge de section, il peut apparaître transitoirement dans 30 à 50% des cas, une bande hypodense liée à une accumulation de bile et de sang, à une infiltration fibreuse ou à une transformation graisseuse secondaire au traumatisme local ou à une bande de parenchyme dévascularisé. Cette bande va progressivement disparaître spontanément avec le temps
En cas de section faite par radiofréquence, une bande hypodense centimétrique ou plus vient s’interposer entre la tranche de section et le parenchyme hépatique restant sain. Elle peut être plus ou moins nodulaire. Cette bande diminue avec le temps (en moyenne dans les 4 mois) mais ne disparaît pas.
En période post-opératoire immédiate, on observe fréquemment un épanchement pleural droit, un pneumopéritoine physiologique.
Une petite collection liquidienne cloisonnée dans la zone réséquée, plus ou moins associée à des bulles gazeuses ne traduit pas nécessairement une surinfection et peut s'observer à l'état normal dans la période post-opératoire précoce jusqu'au 2ème mois suivant l'intervention.
L’hypertrophie hépatique est perceptible quelques jours après l’intervention et se prolonge pendant plusieurs mois. Les premiers jours post-opératoires, la régénération cellulaire est plus rapide que la néoangiogénèse responsable d’une pauvreté portale en imagerie (6). Cette régénération hépatique permet une restauration de la fonction hépatocellulaire en 2 à 3 semaines. L'existence d'une hépatopathie chronique, a fortiori d'une cirrhose, diminue l'intensité de cette régénération morphologique et biologique.
La morphologie générale du foie dépend du type de segmentectomie, du degré de regénération hépatocytaire.
Exemple : Lobectomie gauche ; hépatectomie gauche ; lobectomie droite ; hépatectomie droite
On peut également mettre en évidence une dilatation segmentaire discrète des voies biliaires intra hépatiques au regard de la tranche de section, aspécifique.
Après une wedge resection, il existe une rétraction capsulaire périphérique cicatricielle, correspondant à la marge de résection.
En cas de résection atypique, une partie du parenchyme restant devient le siège de troubles de perfusion portale, de drainage veineux ou biliaire ; Il apparaît donc des différences de densité, des prises de contraste artérielles ou une stéatose dans le territoire hépatique concerné ainsi qu’une dilatation biliaire sous segmentaire.
Complications post-opératoires précoces et imagerie de ces complications (7, 8, 9)
La première cause de décès en post-opératoire des résections hépatiques majeures est la survenue d'une insuffisance hépato-cellulaire favorisée par une hépatopathie chronique sous jacente, par l'importance des pertes hémorragiques per-opératoires et par une ischémie hépatique du fait d'un clampage pédiculaire prolongé (7).
Elle peut se traduire à l'imagerie par une ascite. Mais la présence d'ascite est parfaitement aspécifique puisqu'elle se rencontre fréquemment en post-opératoire des résections hépatiques.
Protocole : Hélice en contraste spontané (hémopéritoine, hématome, biliome...), puis après injection de contraste à la phase artérielle (saignement actif), portale (abcès, thrombose veineuse) et tardive.
- Collections : Hématome, biliome, abcès
Ces collections surviennent essentiellement sur la tranche de section hépatique mais peuvent également siéger parfois à distance. Il s’agit, alors, le plus souvent d’une fuite soit d’un vaisseau, soit d’un canal biliaire sur la tranche de section.
Une collection sous phrénique droite survient dans 30 à 40% des hépatectomies majeures (8,9). Ces collections sont séreuses ou séro-hématiques dans 50% des cas, infectées dans 25% et biliaires dans 25% des cas (8).
Une fistule biliaire sur la tranche de section hépatique survient dans 5% des cas après hépatectomie majeure et se traduit par un biliome sur la tranche de section ou par une fistule biliaire extériorisée par un drainage. Une complication plus rare est la survenue d'une plaie de la convergence biliaire supérieure se traduisant par un ictère rétentionnel ou une fistule biliaire très productive.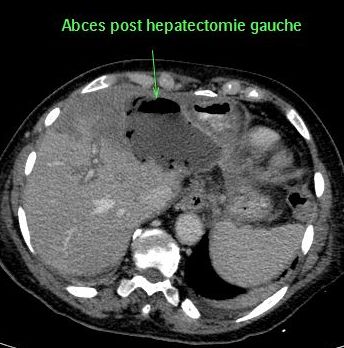
Le scanner permet d'orienter le diagnostic :
D’une part sur la série sans injection en étudiant la densité spontanée de la collection :
- Hyperdensité spontanée évocatrice d’un hématome,
- Densité liquidienne compatible avec un biliome.
- Une importante quantité de gaz au sein de la collection peut être visible signant le caractère abcédé de la collection.
D'autre part les séries après injection de produit de contraste peuvent mettre en évidence :
- Un rehaussement en cocarde de la collection (en faveur d'un abcès),
- Un saignement actif sur la tranche de section.
- Complications vasculaires : Thrombose portale, syndrome de Budd chiari aigu
Ces diagnostics sont portés essentiellement à l'écho-doppler mais peuvent également être découverts au scanner. Ils sont souvent suspectés cliniquement devant une altération de la fonction hépato-cellulaire en période post-opératoire. La thrombose portale ou le syndrome de Budd-Chiari peuvent également être iatrogènes par traumatisme (ligature ou brulure) d’un pédicule glissonien.
L'exploration scanographique permet de mettre en évidence le défaut de rehaussement du vaisseau concerné ou du parenchyme hépatique d’aval, et une hyperartérialisation en cas de thrombose porte.
- Syndrome de Budd-Chiari aigu : Il survient plus volontiers après une hépatectomie droite (bascule du foie restant vers la droite responsable d’une plicature du tronc commun de la veine sus hépatique moyenne et gauche). Ses points d'appel sont l'altération de la fonction hépato-cellulaire et l'apparition d'une ascite importante. Exemple
- Thrombose portale : exemple
___
Références bibliographiques
(1) Castaing D, Bismuth H, Borie D, Résections segmentaires hépatiques, EMC, Techniques chirurgicales - Appareil digestif, 1999 [40-765]
(2) Huynh-Charlier I, Taboury J, Charlier P, Vaillant J, Grenier P, Lucidarme O. Imaging of the postsurgical liver. J Radiol. 2009 Jul-Aug;90(7-8 Pt 2):888-904. Review. French. PubMed PMID: 19752829.(3) Zins M, Sauvanet A, Imagerie de l'appareil digestif opéré, Marc Zins et Alain Sauvanet, 1999, Flammarion, Collection Imagerie Médicale
(4) Castaing D, Bismuth H, Borie D, Conduite générale des hépatectomies, EMC, Techniques chirurgicales - Appareil digestif, 1997 [40-761]
(5) Castaing D, Bismuth H, Borie D, Techniques des hépatectomies, EMC, Techniques chirurgicales - Appareil digestif, 1999 [40-763]
(6) Zappa M, Dondero F, Sibert A, Vullierme MP, Belghiti J, Vilgrain V. Liver regeneration at day 7 after right hepatectomy: global and segmental volumetric analysis by using CT. Radiology. 2009 Aug;252(2):426-32. PubMed PMID: 19703882
(7) Shirabe K, Shimada M, Gion T, Hasegawa H, Takenaka K, Utsunomiya T, Sugimachi K. Postoperative liver failure after major hepatic resection for hepatocellular carcinoma in the modern era with special reference to remnant liver volume. J Am Coll Surg. 1999 Mar;188(3):304-9. PubMed PMID: 10065820.
(8) Belghiti J, Di Carlo I, Sauvanet A, Uribe M, Fekete F. A ten-year experience with hepatic resection in 338 patients: evolutions in indications and of operative mortality. Eur J Surg. 1994 May;160(5):277-82. PubMed PMID: 8075196.
(9) Sitzmann JV, Greene PS. Perioperative predictors of morbidity following hepatic resection for neoplasm. A multivariate analysis of a single surgeon experience with 105 patients. Ann Surg. 1994 Jan;219(1):13-7. PubMed PMID: 8297171; PubMed Central PMCID: PMC1243084.
| Suivant > |
|---|





