|
Atteintes Hépatiques Infectieuses
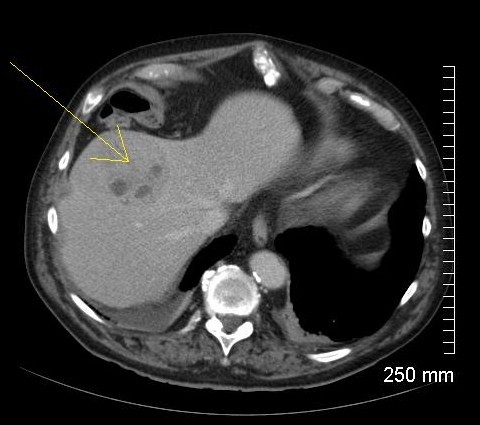
Les infections du parenchyme hépatique incluent [1] :
- Abcès à pyogènes (85 % des cas) et amibiens
- Pathologie fungique (9 % des cas)
- Parasitoses hépatiques : hydatidoses
- Pathologies granulomateuses : tuberculose, histoplasmose
- Hépatites virales
La clinique est évocatrice avec des douleurs de l’hypochondre droit, et de la fièvre. Une hépatomégalie peut être palpée, et un ictère cutanéo-muqueux visible. Le bilan biologique met souvent en évidence un syndrome inflammatoire avec une élévation de la CRP, une hyperleucocytose à polynucléaires neutrophiles, et une perturbation du bilan hépatique avec cytolyse (élévation des transaminases) et une cholestase.
L’imagerie joue un rôle dans la détection, la caractérisation et le traitement des infections hépatiques [2]. Cependant l’aspect des abcès n’est pas spécifique et peut être semblable à celui des kystes ou des tumeurs nécrotiques. Dans les pays occidentalisés, les abcès à pyogène sont les plus fréquents, alors que dans le monde, les abcès amibiens à Entamoeba histolitica sont la principale étiologie.
Abcès à pyogènes
Un abcès hépatique est défini comme une collection localisée de matériel purulent. L’abcès à pyogène est fréquemment dû à une cholangite ascendante, secondaire à une obstruction des voies biliaires (d’origine bénigne : calcul, ou maligne : cholangiocarcinome), ou à une dissémination hématogène [3]. Les germes les plus fréquemment retrouvés sont les streptocoques, Escherichia coli et les staphylocoques [4].
Les sont souvent d’origine biliaire. Les micros abcès (inférieurs à 2 cm) apparaissent comme de petites formations hypodenses, bien définies, avec un fin rehaussement périphérique. La [5], mais ce signe n’est présent que dans 19 % des cas [4].
Le traitement des abcès à pyogène est médical, associé à un , pour les lésions volumineuses.
Abcès d'origine fungique
Les abcès multiples à Candida ont un aspect TDM semblables aux abcès à pyogènes : [6].
Afin de différencier de multiples microabcès d'origine pyogène ou fungique, il faut rechercher le . Ce signe oriente vers des abcès à pyogènes : tendance au regroupement et à la coalescence de petits abcès arrondis pour ensuite former une volumineuse collection [7].
Abcès amibien
10 % de la population mondiale est infectée par Entamoeba histolitica. L'abcès amibien hépatique est la complication extra-digestive la plus fréquente, et survient dans 8,4 % des cas [8]. L'aspect le plus fréquent est une (66% des cas) ou parfois nodulaires. Les septa sont visualisés dans 30 % des cas. Un épanchement péri-hépatique ou une lame d'épanchement pleural sont possibles [9].
Hydatidose hépatique : diagnostic différentiel
L'hydatidose est une zoonose due à une infection à Echinococcose, la plus fréquemment dûe à Echinococcus granulosus ou Echinococcus multilocularis [10]. Le bassin méditerranéen est une zone d’endémie. Ces kyste sont le plus souvent asymptomatiques.
La paroi des kystes est formée de 3 couches : adventice, membrane laminaire et membrane proligère. L’aspect de ces kyste est superposable entre l’échographie et le scanner : kyste arrondi, uni ou multiloculé, bien limité, de parois fines ou épaissies, partiellement calcifiées, avec une paroi ou des septas réhaussés partiellement.
Les kystes hydatiques peuvent être classés selon leur apparence [10] :
1 : kyste hypodense homogène, contenant parfois un discret sédiment, de paroi presque toujours plus épaisse qu'un kyste simple.
2 : kyste contenant une membrane flottante qui correspond au décollement de l'endokyste.
3 : (visible dans 75 % des cas) [11].
4 : , pseudo-tumorale, se réhaussant après injection de produit de contraste.
5 : .
Le seul traitement curatif est chirurgical et nécessite donc un diagnostic précoce dont le but est une kystectomie ou périkystectomie lors d’une segmentectomie. Si la taille du kyste est trop importante : on peut réaliser une stérilisation préalable en injectant de l’alcool à 95° (ou solution salée hypertonique, ou eau oxygénée) avant l’ouverture du kyste pour évacuer les éléments parasitaires (technique PAIR).
Le traitement médical à base de dérivés imidazolés est indiqué si les kystes sont inopérables (osseux, multiples…), si'il existe une rupture pré-opératoire du kyste, en prévention d’une échinococcose secondaire ; ou en cas de récidive après cure chirurgicale.
Tuberculose hépatique
La tuberculose hépatique survient essentiellement chez des sujets immunodéprimés sous la forme d’une miliaire micro ou macro nodulaire. L'aspect est non spécifique. Le scanner abdominal peut mettre en évidence une ascite, des nodules péritonéaux tuberculeux.
Hépatites Virales
La TDM n'est pas spécifique et peut mettre en évidence une hépatomégalie, avec un réhaussement parenchymateux hétérogène. Un ) est inconstant.
Références Bibliographiques
[1] Mortelé KJ, Segatto E & Ros PR. The infected liver: radiologic-pathologic correlation. Radiographics (2004) 24: pp. 937-955.
[2] Mathieu D, Vasile N, Fagniez PL, Segui S, Grably D & Lardé D. Dynamic ct features of hepatic abscesses. Radiology (1985) 154: pp. 749-752.
[3] Doyle DJ, Hanbidge AE & O'Malley ME. Imaging of hepatic infections. Clin Radiol (2006) 61: pp. 737-748.
[4] Halvorsen R, Korobkin M, Foster W, Silverman P & Thompson W. The variable ct appearance of hepatic abscesses. Am. J. Roentgenol (1984) 142: pp. 941-946.
[5] Knochel JQ, Koehler PR, Lee TG & Welch DM. Diagnosis of abdominal abscesses with computed tomography, ultrasound, and 111in leukocyte scans. Radiology (1980) 137: pp. 425-432.
[6] Callen PW, Filly RA & Marcus FS. Ultrasonography and computed tomography in the evaluation of hepatic microabscesses in the immunosuppressed patient. Radiology (1980) 136: pp. 433-434.
[7] Jeffrey, RB, Jr, Tolentino C, Chang F & Federle M. Ct of small pyogenic hepatic abscesses: the cluster sign. Am. J. Roentgenol (1988) 151: pp. 487-489.
[8] Oto A, Akhan O & Ozmen M. Focal inflammatory diseases of the liver. Eur J Radiol (1999) 32: pp. 61-75.
[9] Radin D, Ralls P, Colletti P & Halls J. Ct of amebic liver abscess. Am. J. Roentgenol (1988) 150: pp. 1297-1301.
[10] Pedrosa I, Saíz A, Arrazola J, Ferreirós J & Pedrosa CS. Hydatid disease: radiologic and pathologic features and complications. Radiographics (2000) 20: pp. 795-817.
[11] Mortelé KJ & Ros PR. Cystic focal liver lesions in the adult: differential ct and mr imaging features. Radiographics (2001) 21: pp. 895-910.
|